政府は、来年4月からの不妊治療の保険適用を目指し、厚生労働省の中央社会保険医療協議会で議論を進めます。従来、保険適用の範囲は基本的な検査などに限られていましたが、今後は人工授精や体外受精など、新たに保険対象となる治療の選定や保険点数などが議論されることになります。
通常、保険の対象となれば患者の負担は減少しますが、不妊治療には助成があり、それほど単純ではありません。現在は体外受精など特定の治療を受けると、1回30万円の助成金を受け取れます。年齢制限や利用回数など条件はありますが、1回の治療費が30万円以下なら実質的な負担はありません。
保険が適用されれば、当然のことながら、患者負担の軽減は助成金ではなく保険適用で行う判断のため、助成事業は終了することになります。保険適用の治療は、医療費の原則3割を患者が支払うため、仮にすべての治療が保険対象となっても、治療費が約40万円以下では、患者負担はむしろ増えてしまいます。例えば30万円で体外受精をした場合、現在は助成金があるので実質負担はゼロですが、保険適用となり助成金がなくなると、9万円程度を支払う計算になってしまいます。
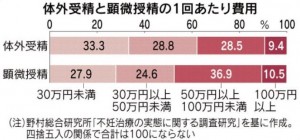
こうしたケースは少なくありません。野村総合研究所の調査によれば、33%が通院する医療機関での体外受精の費用が1回あたり30万円未満と回答しています。費用が高くなりやすい顕微授精も、28%が30万円未満と答えています。治療費が30万円を大きく超える層も単純に負担が減らない場合があり得ます。
不妊治療は医療機関ごとに最新技術や機器を取り入れ、組み合わせることも多く、保険適用外の治療法を利用する例も多くみられます。保険適用の診療と適用外の自由診療を併用する混合診療が原則認められないため、患者が一連の治療で一部でも適用外の治療を選ぶと全額自己負担となってしまいます。助成金がないと、その分負担増となることも考えられます。
生殖医療は、これまで自由診療として発展してきました。保険適用により患者負担が減り、より多くの患者カップルがより良い医療を受けられるようになるのであれば良いのですが、患者の期待を裏切るような制度になりかねません。
(2021年8月23日 日本経済新聞)
(吉村 やすのり)