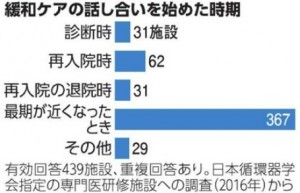
緩和ケアは、がんだけでなく循環器疾患でも重要とされています。例えば心不全の患者は、息苦しさや全身の倦怠感などの身体的な苦痛に加え、不安やうつなどの精神的な苦痛を抱えることも多くなっています。がんと違い、心不全は悪化と改善を繰り返しながら進行し、治ったと思う患者や家族は少なくありません。循環器医側も、予後の予測が難しいなか、症状の緩和につながる心不全治療は続けるため、緩和ケアの話し合いの機会を逃す可能性があります。
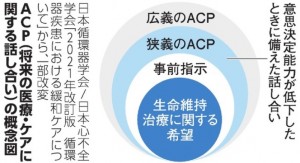
日本循環器病学会は、緩和ケアに関する提言を発表しています。まず循環器医が緩和ケアを理解し、早期から医療者と患者や家族との話し合いを始める重要さを強調しています。ポイントの一つが、将来の状態の変化に備えて、医療従事者が患者・家族と事前に話し合うプロセスACP(アドバンス・ケア・プランニング)です。
広義のACPでは、病名や予想される経過などを患者と共有し、希望や生活状況などを話し、今後の治療とケアの目標について話し合います。狭義のACPは、病状が進んで患者自らが意思決定することが難しくなった時に備え、患者本人の意思を推定する人を確認し、どのような治療やケア、生活を望むかを話し合います。人生の最終段階では、ACPを通して把握した患者の思いに沿うように医療やケアを進めます。
重度の不整脈患者の突然死を防ぐ治療法の一つに植え込み型の除細動器(ICD)があります。ICDの電気ショックは、一番弱いレベルでも今いる部屋の窓が一瞬で全部割れてしまうような衝撃を受けます。ショックを経験し、不安やうつの症状を訴える患者もいます。緩和ケアの一環で、ICDの作動を減らすよう機器の設定を変えたり止めたりすることもあります。患者や家族にICDの利点や欠点や代替の治療法を十分に説明し、患者・家族にはいつでも変更できると伝えておく必要があります。
(2022年5月25日 朝日新聞)
(吉村 やすのり)