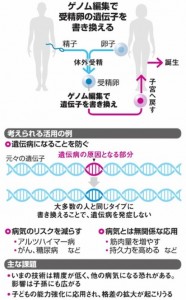
世界保健機関(WHO)の専門家会議は、7月に狙った遺伝子を改変するゲノム編集技術をヒトに使うことについて報告書をまとめています。ゲノム編集技術を使い、受精卵の段階で異常な遺伝子を改変すれば、遺伝病の発症を防げる可能性があります。昨年のノーベル化学賞に選ばれたCRISPR-Cas9という手法は、格段に使いやすく、体の細胞の遺伝子を編集する治療分野では、一気に実用レベルになっています。しかし、受精卵の遺伝子を改変することの安全性は確立していません。狙っていない遺伝子を改変してしまう可能性もあります。狙った遺伝子でも、体に予期せぬ悪影響が出る恐れは否定できません。WHOの専門家会議は、九つの提言をまとめています。ヒト細胞へのゲノム編集の研究は、すべてWHOなどがつくるデータベースに登録して内容を公開する必要性を指摘しています。データベースへの登録がされていないことや、倫理性が疑われる研究を把握した場合は、通報してもらう仕組みをつくることも求めています。
ヒトの受精卵をゲノム編集で改変する基礎研究は、これまでに世界で16件みられます。大半が中国で、米国、英国でも実施されています。世界中で実施される研究を全て把握することは難しく、把握できても、国内法が整備されていない国では取り締まりはできません。日本でも規制する指針はありますが、法制化はまだ議論中です。
米国と英国の学術系団体でつくる国際委員会は、2020年に受精卵へのゲノム編集はするべきではないという勧告をまとめています。しかし、完全な禁止は求めていません。嚢胞性線維症や鎌状赤血球症などの一つの遺伝子の異常で起きることが分かっている病気に限っては、将来ゲノム編集の対象になりうるとしています。遺伝性の病気の治療を強く望む患者もいて、研究が進めば、安全性が確立していく可能性はあります。社会の受け止め方が変わる余地もあり、議論を続けていく必要があります。
遺伝病の発症を防ぐためには、受精卵の遺伝子改変が必要となります。受精卵の改変は、生まれた子どものみならず次世代にも影響を与える可能性があります。安全性や倫理面においても未だ大いなる懸念があり、慎重な研究姿勢が望まれますが、ヒトの受精卵を用いた基礎研究の芽を摘まないことが大切です。国際社会が協調する中で、ゲノム編集に対する管理が効くようになることが期待されます。
(2021年9月7日 朝日新聞)
(吉村 やすのり)