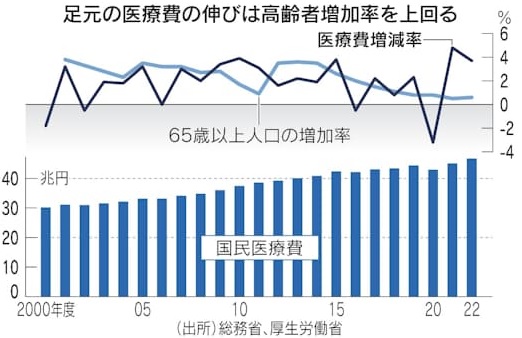
医療の高額化、今国会で紛糾した高額療養費制度のあり方を考える上で必須のキーワードとなっています。高齢者の増加で費用が膨らむ構図は年金や介護と同様ですが、医療の場合は高額化という2つ目のギアが加わります。2022年度の国民医療費は約46.7兆円で、前年度から約1.7兆円(3.7%)も増えています。新型コロナウイルス禍による受診控えが響いた2020年度を除けば、65歳以上人口の増加率を上回る医療費の伸びが2019年度から続いています。
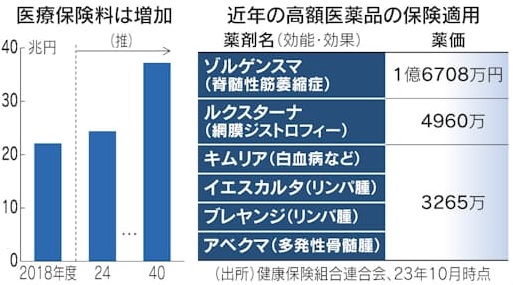
健康保険組合連合会によれば、1カ月の医療費が1,000万円以上かかった例は2023年度に2,156件に上り、5年で3倍になっています。開発・製造コストがかさむバイオ医薬品が新薬の中心となり、1億6,708万円という最高薬価がついた遺伝子治療薬ゾルゲスマンなど、画期的ではありますが、超高額な薬が続々と保険適用されたのが背景にあります。医療の進歩や発展は大いに歓迎すべきことですが、問題はそれによって発生する費用を誰がどうやって賄うのかという点にあります。
1~3割の窓口負担が適用される外来診療の場合、医療が高額化すると連動して患者の負担も重くなります。しかし、入院医療では高額療養費制度による月額上限が患者負担のストッパーとなるため、技術進歩の対価は医療保険がほぼ丸抱えすることになります。国民が負担する医療保険料の総額は、2018年度の22.1兆円が2024年度には24.4兆円程度に増えています。高額化が加速すれば所要額は一段と膨らみます。
許容可能な負担の範囲で高額療養費制度を存続させ、保険料負担の増加も極力抑えるための改革の選択肢はいくつか考えられます。1つ目は、ビッグリスクへの安全網を守るために、スモールリスクには自助で対応するという視点です。2つ目は、費用対効果が低い薬や技術は保険適用しないという選択です。
最後は医療提供体制を見直す道です。患者が任意の医療機関を受診できるフリーアクセスは日本医療の良さですが、はしご受診や重複検査などの無駄も生みやすくなっています。少なくとも高齢者に主治医の登録制を導入し、救急時を除いて初期診療の医療機関を制限することも必要です。高コストな急性期病床を適正規模に削減するなど、病院の再編とあわせて導入すればより効果的です。
(2025年3月29日 日本経済新聞)
(吉村 やすのり)