終末期医療への対応
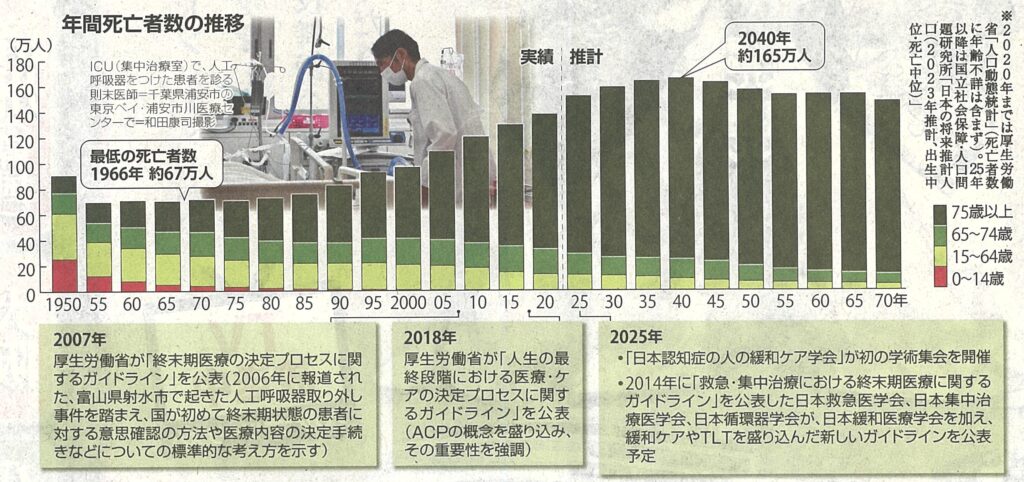
高齢化の進展で2040年の年間死亡者数は160万人超と、かつて経験したことのない多死社会の到来が見込まれています。2007年には、厚生労働省は終末期医療の決定プロセスに関するガイドラインを公表し、医師が人工呼吸器を外し、患者が亡くなった事件が起きたのを機に、終末期医療への考え方を国が示しました。積極的安楽死は対象外とした上で、延命治療の終了も事実上認めています。その後2018年には、人生の最終段落における医療・ケアの決定プロセスに関するガイドラインでACPの取り組みを推奨しています。
人工呼吸器装着の選択を急に迫られ、つけた後も回復が見込めないケースが出てきます。つけても望んだ治療効果が得られなければ、患者は管や管を抜かないための抑制帯などにつながれ、苦しい思いをすることになります。一方、一度つけたら外せないからと人工呼吸器をつけなければ、救命の可能性を奪う危険性があります。つける・つけないの二者択一に患者、家族も医療者も悩む中、今、TLT(Time-Limited Trial)と呼ばれる期限付きの治療の方法が注目されるようになってきています。
生命維持治療の終了にあたっては患者の意思や価値観を尊重し、何が患者にとってベストな選択かを、家族や多職種の医療者が何度も話し合って決めることが大切です。TLTを選択する患者や家族は多いと言い、患者のより良い死への過程であるQOD(Quality of Death)や家族の満足度は格段に上がっています。医師が意思決定の頂点に立ちがちな医療界で、患者の意思決定を最優先に据えるのは容易ではありません。
(2025年5月18日 読売新聞)
(吉村 やすのり)






