厚生労働省は、美容医療をはじめとする保険外診療へ医師流出が止まらない現状を是正するため対策を打ち出します。内科や外科など、公的保険の対象となる一般的な診療に最低5年ほど取り組まなければ、自前のクリニックを開いても保険診療を提供できないようにします。2025年の通常国会に関連法の改正案提出を目指しています。
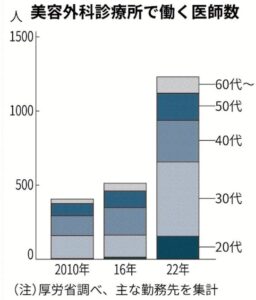
近年、2年間の臨床研修を終えた直後に美容クリニックで働き始める若手医師が目立っており、この動向に歯止めをかける狙いがあります。こうした医師は直美(ちょくび)と呼ばれ、毎年約9,000人の医師免許取得者のうち、200人規模ンにのぼっています。医師の養成には国費が投じられており、医療関係者から美容医療への若手医師流出対策を求める声が強まっています。美容医療の事故は増加傾向にあり、経験が浅く、技術が未熟な医師が多いのが背景にあります。
一般に美容医療は保険外診療ですが、皮膚のトラブルなど公的医療保険の対象となる症状については保険適用で治療するクリニックが少なくありません。保険外診療のみの施設は患者にとって不便で、選ばれにくくなる恐れがあります。美容医療への人材流出は医師が都市部に集中し、地方で不足する事態の一因になっています。新たなルールは、保険外診療で全てのサービスを提供する医療機関の経営を直接規制するわけではありません。
美容外科の診療所は2023年時点で2,016施設で、2020年と比べて44%増えています。増加率は全43科目で最も高く、美容医療と関わりの深い皮膚科や形成外科の施設も増加しています。美容クリニックが急増したのは、新型コロナウイルス下で美容医療への関心が高まったことが大きく関与しています。マスク着用や在宅勤務が定着し、施術による傷や腫れの回復期間があっても、日常生活に支障が出にくくなりました。
(2024年12月5日 日本経済新聞)
(吉村 やすのり)






