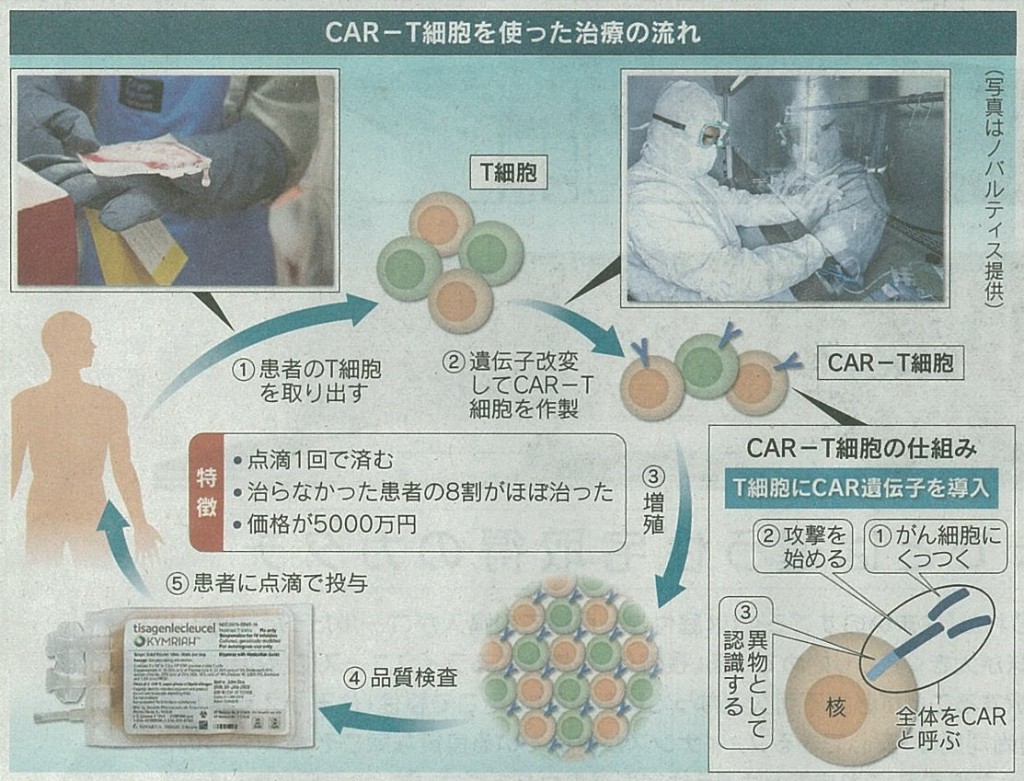
血液中のB細胞と呼ばれる免疫細胞ががん化するB細胞性急性リンパ芽球性白血病に対して、遺伝子改変T細胞療法と呼ばれる新しいがんの治療法が開発されています。この白血病は、日本では子ども10万人あたり数人が発症し、抗がん剤が標準的な治療ですが、再発を繰り返すタイプでは、患者の6~9割が発病して数カ月で亡くなっています。患者自身のT細胞と呼ばれる免疫細胞に、がん細胞を攻撃する遺伝子を組み込んで使う治療法がCAR‐T免疫細胞療法です。このCAR‐T細胞療法開発段階であり、従来の治療では数カ月しか生きられないと診断されたがん患者の7~9割が1年以上生き延びたとされています。
T細胞は免疫細胞の一種で、ウイルスに感染した細胞などを異物として認識、異物がなくなるまで徹底的に攻撃し続けます。しかしがん細胞はウイルスと違い、自分の細胞ががん化してできるため異物として認識しにくい状況にあります。そのため、遺伝子改変技術を使ってがん細胞を異物と認識するCAR‐T細胞療法が開発されました。点滴で患者の血管に入れると血液に乗って体の中を巡り、がん細胞を発見すると体内からなくなるまで攻撃し続けます。
世界初のCAR‐T細胞療法は、米国では5,000万円もします。治療では患者から血液中のT細胞を採取し、厳密に管理された細胞加工施設でウイルスを使ってCAR遺伝子を導入、培養して数を増やし患者に投与します。他人のT細胞はまだ使えません。コスト削減のためには、他人の細胞を使って大量生産する方法が期待されています。
(2017年12月8日 日本経済新聞)
(吉村 やすのり)