政府は、新型コロナウイルスの流行拡大を受け、院内感染のリスクがないオンライン診療を2020年4月に解禁しました。当初は新型コロナ対策の特例的な措置でしたが、2022年4月から恒久措置として認められています。2022年3月には、オンラインによる服薬指導も恒久化されました。一連の規制緩和によって、自宅に居ながらスマホで診察や服薬指導を受け、薬を配送してもらうサービスも登場しました。
診察や服薬指導のオンライン化で患者の利便性は向上しますが、これはデジタル技術で得られる恩恵のごく一部に過ぎません。患者の健康に関する様々なデータを医療機関が共有できるようにして、質の高い医療を効率的に提供できるようにするのがより大きな目標です。そのために必要なのが電子処方箋やマイナンバー保険証です。
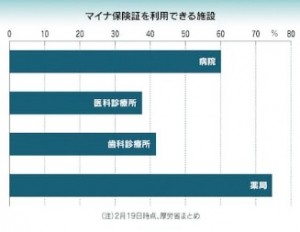
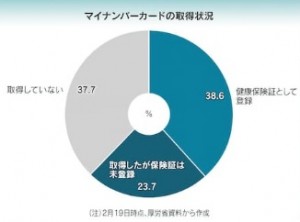
電子処方箋を発行できる病院や診療所は、全体の1%未満です。システムを使う医師は、本人確認するための特別なカードを取得する必要がありますが、進んでいません。マイナンバー保険証が利用できる診療所は4割程度にとどまります。システム改修に時間がかかるほか、更新や管理のコストがかさむなどの理由で消極的な施設も目立ちます。そもそも国民の4割近くは、マイナンバーカードを取得していません。
薬剤情報や特定健診のデータだけでなく、医師が作成したカルテや幅広い検査の情報を共有できれば、医療の質の向上や医療費の適正化でより大きな効果が期待できます。
(2023年3月13日 日本経済新聞)
(吉村 やすのり)