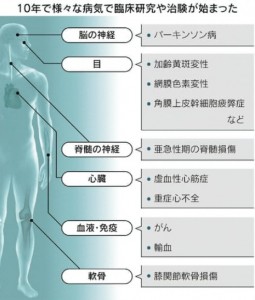
体のあらゆる組織に育ち、医療に革新を起こすとされるiPS細胞の政府の大規模プロジェクトが始まって10年が経過しました。政府は2013年度から10年間で関連研究に1,100億円を投じました。再生医療実現拠点ネットワークプログラムでは、中核拠点の京都大学がiPS細胞を配り、慶應義塾大学、理化学研究所など4拠点を中心に再生医療の実用化を目指しました。中核拠点には概ね年間25億~30億円、4拠点には同3億~4億円が配分され、計400億円以上を集中投資しました。
2014年に理化学研究所などが加齢に伴う目の病気である加齢黄斑変性の治療を目指した臨床研究で初めて患者に移植しました。その後、心臓病やパーキンソン病、脊椎損傷など次々と移植研究が進みました。患者の移植で安全性の確認に目途が立った一方で、これまで治療効果を示せた例はありません。他の治療に対する優位性を示すのには時間がかかります。革新的な医療技術の実用化には約30年かかります。iPS再生医療が実用化していないといっても失望する状況ではないとの指摘もあります。しかし、安全性の確認が進んだ現在、治療効果の検証をすべき段階にきています。
海外では、NIHが年間1,000億円規模をiPS細胞関連研究に投じ、病気のメカニズム解明など幅広く支援しています。日本のようにiPS細胞の再生医療に特化した研究プロジェクトは海外では見あたりません。海外で再生医療と言えば、1990年代からの蓄積があるES細胞を使うことが多くなっています。
この10年、世界では遺伝子を操作した細胞を投与してがんを治療するCART-T療法や、体内の遺伝子の働きを補う遺伝子治療などが急速に実用化しています。日本も遺伝子治療などとの融合を意識した戦略に修正する必要があります。次の10年の焦点は再生医療が革新的な治療効果を示せるかにかかっています。研究開発と事業化の間にある死の谷を乗り越えられるか否かはこれからにかかっています。
(2023年7月21日 日本経済新聞)
(吉村 やすのり)