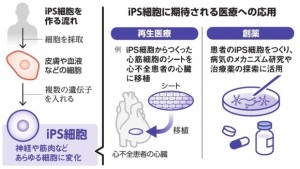
京都大学の山中伸弥教授らが2006年にマウスで、2007年にはヒトでiPS細胞の作製に成功したと発表し、2012年にノーベル医学生理学賞を受賞しています。iPS細胞は、神経や筋肉など人体のあらゆる細胞に変化できる能力を、人工的に持たせた細胞のことで、皮膚や血液の細胞を材料にして、いくつかの遺伝子を入れてつくります。
iPS細胞は再生医療への応用として開発されました。iPS細胞から変化させた細胞を、病気や怪我で機能が損なわれた臓器などに移植して、再び機能させることを目指します。理化学研究所が2014年に世界で初めて、目の病気に対して移植しました。それ以降、10以上の病気や怪我で臨床研究や治験が進んでいます。がん治療への応用も試されています。iPS細胞をがんを攻撃する免疫細胞に変化させ、患者に戻すことでがんを治そうという試みもされています。
治療薬を探し出す創薬にも応用可能です。病気の患者の細胞からつくったiPS細胞を使い、発病のメカニズムを研究したり、それをふまえて薬を開発したりします。筋萎縮性側索硬化症(ALS)などで実際に薬の候補が見つかり、治験が始まっています。しかし、再生医療でも創薬でも、これまで治せなかったものが治せたといった顕著な効果の報告がまだ見られていません。
課題は安全性です。iPS細胞には腫瘍化の懸念があります。臨床研究や治験で問題は報告されていませんが、新しい治療法なので安全性は慎重に見続ける必要があります。もう一つは拒絶反応です。患者本人の細胞からつくれるため、拒絶反応が避けられるのがiPS細胞の利点です。しかし、コストの問題もあり、他人の細胞からつくったiPS細胞を予め備蓄して使うことが多く、免疫抑制剤が必要になります。京都大学iPS細胞研究財団は、日本人の約4割で拒絶反応が避けられるiPS細胞を整備するなど、問題の克服に取り組んでいます。
研究者は良い技術を開発し、臨床研究まで進められれば、あとは企業が治験に乗り出すと期待しています。これに対し、企業は治験をクリアした後の収益性が見込めなければ踏み出せません。企業が目指すのは臨床研究に入ることや、国の承認を得ることではなく、事業として成立するかどうかです。収益をあげて再投資し、次の開発に生かせて初めて、本当の社会実装になります。iPS細胞を使った治療法で、劇的な効果がこれまでに示されていないことが影響しています。既存の医療で達成できない効果が、新しい治療法に見込めれば、企業がコストをかけても参入する動機になりますが、その段階には至っていません。製薬業界では、この大きな差は死の谷と表現されています。
(2023年8月28日 朝日新聞)
(吉村 やすのり)