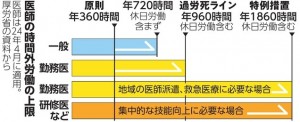
2019年4月に施行の働き方改革関連法に基づき、勤務医の残業時間は今年4月以降原則年960時間が上限となりました。研修や地域医療のためにやむを得ない場合は、特例で年1,860時間まで認められています。医療提供体制への影響を考慮し、適用が5年間猶予されていました。厚生労働省は地域医療の特例を2035年度末までに廃止するとしており、今以上の労働時間の削減を求められることになります。医師の数を増やすことなく医療水準を維持するのに、個々の病院ができる努力にも限界があります。診療科や地域ごとの医師の配置など、現状のアンバランスな医療体制を根本的に解決しなければなりません。
勤務医の労働時間削減で、診療体制を縮小する病院が出てきています。影響を最も受けるのが、元々医師が不足している救急や外科、産科などの診療科です。勤務が不規則になりがちで、きついというイメージが強く、ワーク・ライフ・バランスを重視する若い医師から敬遠されています。外科は年齢が若くなるほど医師が少なくなっており、産婦人科では産科に従事する医師が減少しています。こうした診療科は、長年、個々の医師の長時間労働で医療を維持してきましたが、労働時間が制限されると、これまで通りのやり方では維持できなくなります。
病院の再編・統合も喫緊の課題です。日本は先進国の中で、人口当たりの病院数も病床数も飛び抜けて多くなっています。再編・統合は、地域住民の反発を招くケースが多いのですが、今体制を整えなければ、必要な医療が受けられなくなる可能性が高い地域は多数あります。地域医療が大学病院からの派遣医師に頼らずとも維持できるような仕組みづくりが必要となります。大学病院の医師も、院内業務で十分に給与を得られる仕組みができることが望ましかったのですが、根本的な解決のないまま時間外労働の上限規制だけが始まってしまいました。
医師は聖職者で、患者の命を救うためには自己犠牲が必要だという意識が、医師側にも患者側にもあります。患者側も、コンビニ受診と呼ばれる緊急性がない夜間の受診や救急車の利用は控えるべきです。医師からの病状説明について、仕事があるからと夜間や土日を希望する患者や家族が多いのですが、基本的に病院が開いている時間での受診が必要となります。
根本的な医師の労働時間の改善には、働き方改革に加え、医師の偏在対策、病院の役割分担を検討する地域医療構想の見直しを、三位一体で進めていかなければなりません。医師不足が顕著な地方は相当疲弊しており、全国規模で医療提供体制の再編を目指すべきです。改革に実効性が伴わなければ、いずれ日本の医療は立ち行かなくなってしまいます。
(2024年4月4日 朝日新聞)
(吉村 やすのり)